
¿Qué tipos de ortodoncias existen? ¿Cúal elegir?
La ortodoncia es la especialidad de la odontología que se encarga de corregir las…
Implante dental, proceso paso a paso para colocar implantes
La pérdida dental es un problema que puede afectar la calidad de vida de…
Gomas en ortodoncia: aprende para qué sirven
Si estás en medio de un tratamiento ortodóncico o te estás planteando ponerte aparatos…

Aprende que es una ortodoncia dental y para qué sirve este tratamiento
La ortodoncia dental es una disciplina de la odontología que se centra en el…
¿Qué son las coronas dentales y cuando son necesarias?
Cuando se trata de cuidar nuestra salud dental, resulta esencial comprender los procedimientos odontológicos…

Sonrisas a prueba de dulces: ¡Prepárate para Halloween!
Como sabemos, la festividad anglosajona de Halloween se ha popularizado en nuestro país en…
¿En qué consiste un estudio de ortodoncia?
La ortodoncia es una rama de la odontología que se enfoca en corregir y…
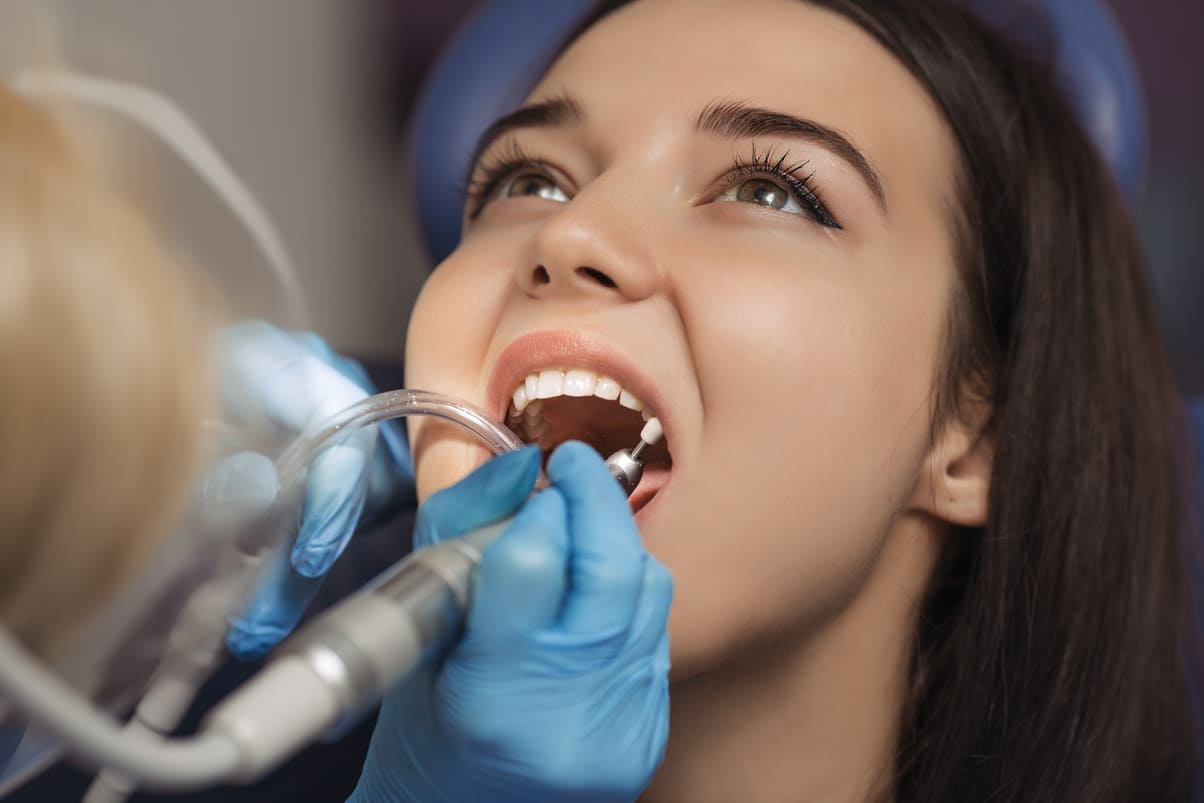
¿Cuáles son las funciones de un higienista dental?
Una buena salud bucodental es esencial para el bienestar general de una persona, y,…

Como se ponen los brackets: tiempo, técnicas y metodología
La ortodoncia es una rama de la odontología que se enfoca en corregir problemas…

Aprende todos los cuidados necesarios después de una limpieza bucal
Una limpieza bucal profesional es un paso esencial para mantener una sonrisa radiante y…
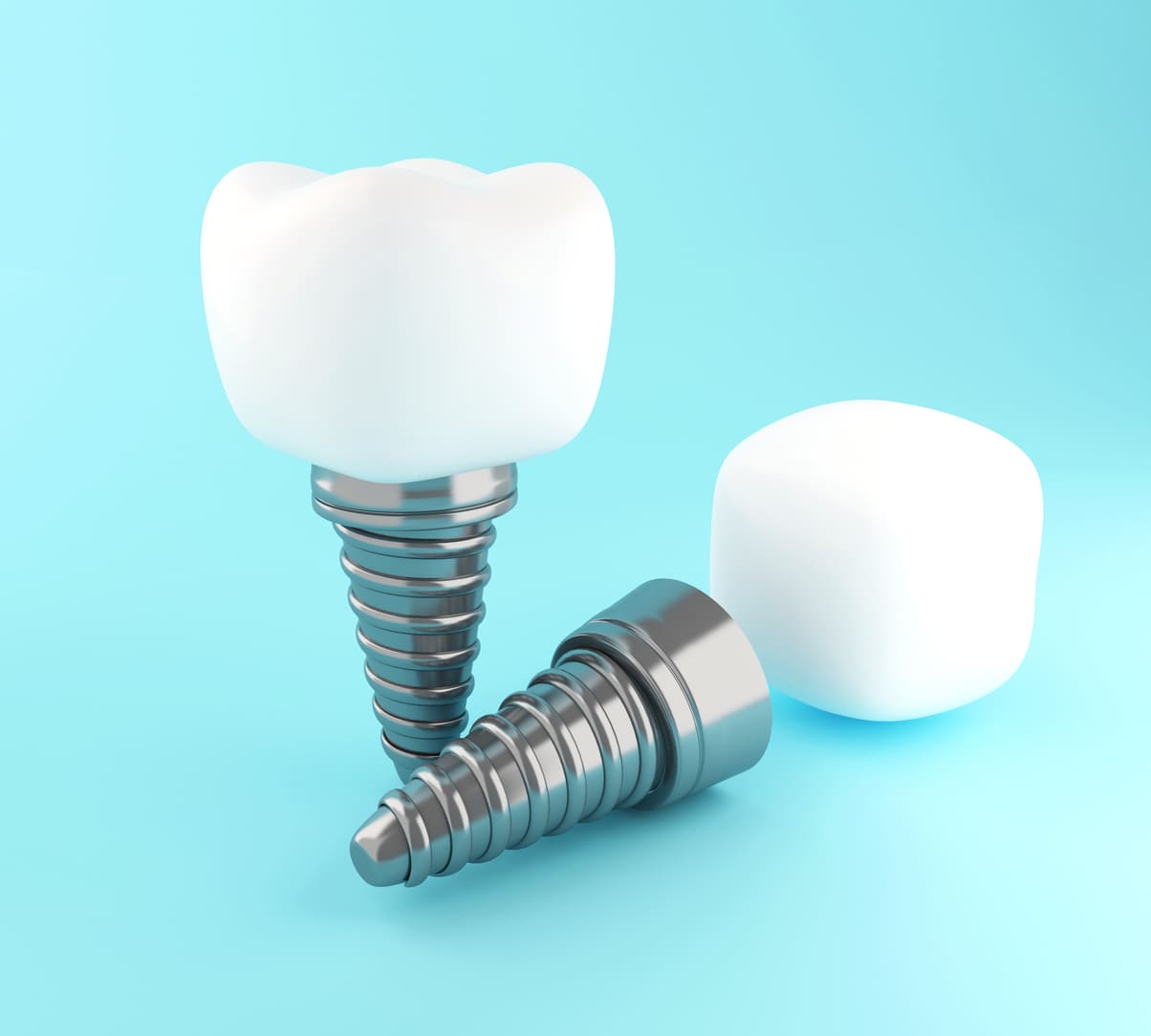
¿Cuáles son las partes de un implante dental?
Los implantes dentales son uno de los tratamientos más empleados en la actualidad para…
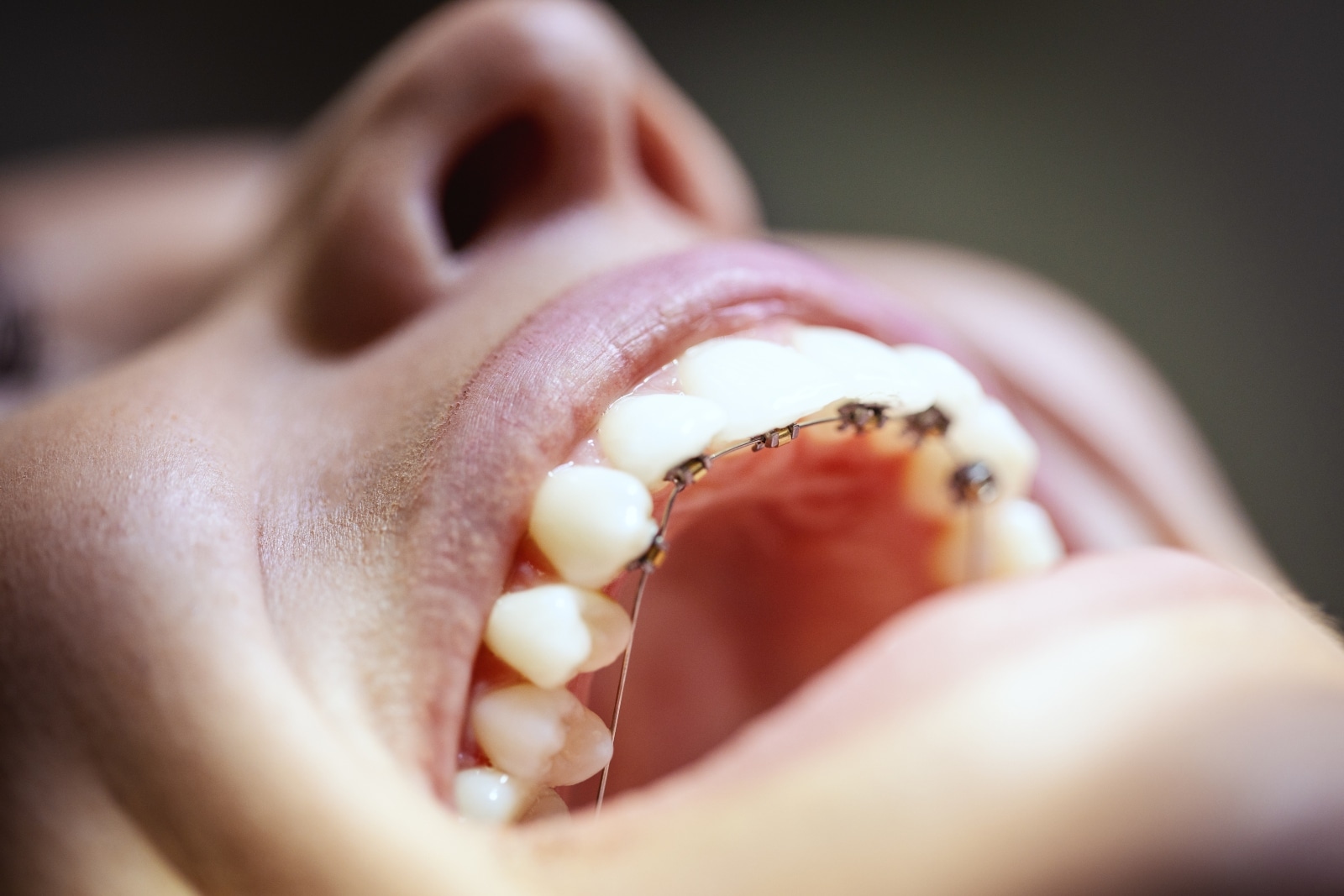
Aprende todo sobre la ortodoncia lingual. ¿Qué es y cuándo se utiliza?
Otodoncia lingual. ¿Qué es y cuándo se utiliza?

Síntomas de la muela del juicio infectada
Las muelas del juicio, también conocidas como tercer molar, son unas piezas dentales que…

¿Cómo se pone una carilla dental?
Las carillas dentales son una solución estética y funcional cada vez más utilizada para…

¿Cómo quitar el dolor de muelas al instante?
El dolor de muelas es un compañero de viaje nunca deseado que llega en…

¿Cómo limpiar una férula dental?
Las férulas dentales se utilizan para tratar una variedad de afecciones dentales, como el…
Fundas dentales fijas: ¿para qué se utilizan?
Muchas personas no saben muy bien lo que son las fundas dentales fijas y…
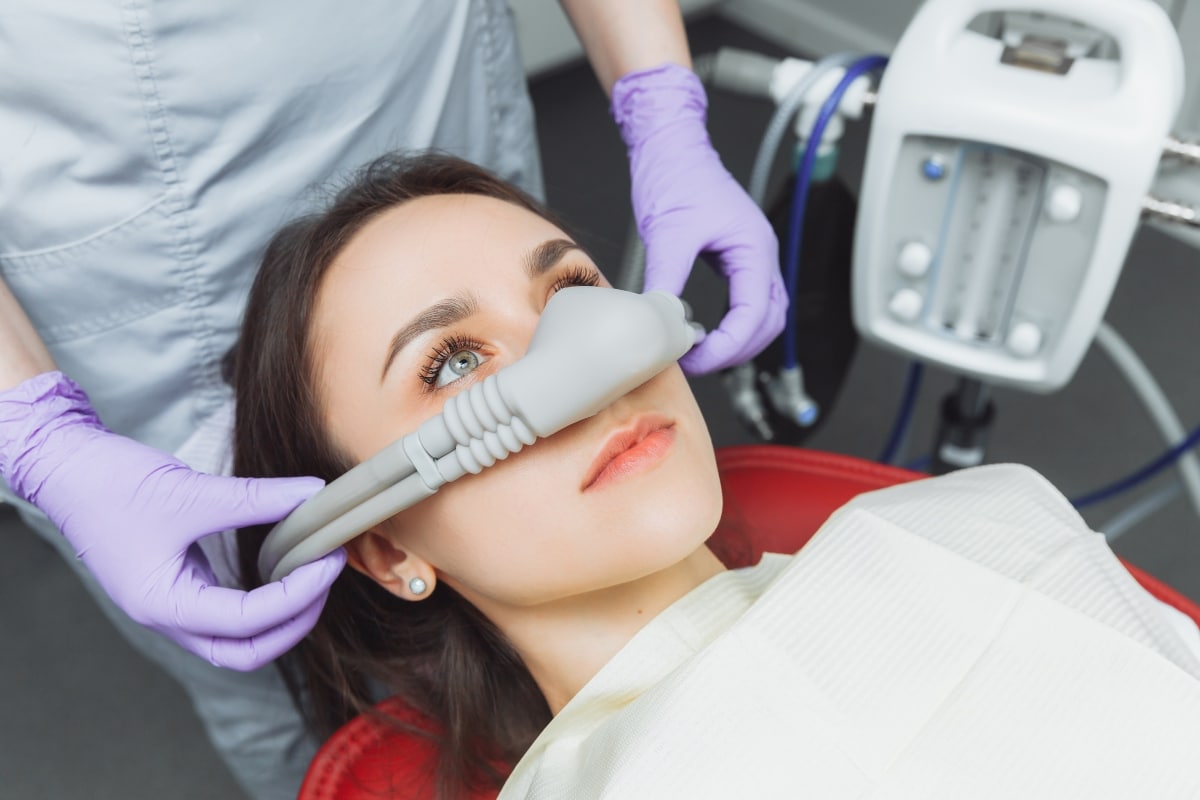
Sedación consciente en odontología: ¿cuándo se utiliza?
La sedación consciente es una técnica utilizada en odontología para reducir la ansiedad y…

Fístula dental: qué es, causas y soluciones
Una fístula dental, o también conocida como quiste en la encía, es una pequeña…
Pérdida de encías: causas y tratamientos
La pérdida de encía, o también conocida como recesión gingival, puede tener importantes consecuencias…

¿Qué es un kit de blanqueamiento dental?
Muchas personas que desean mejorar el aspecto de sus dientes y optan por un…
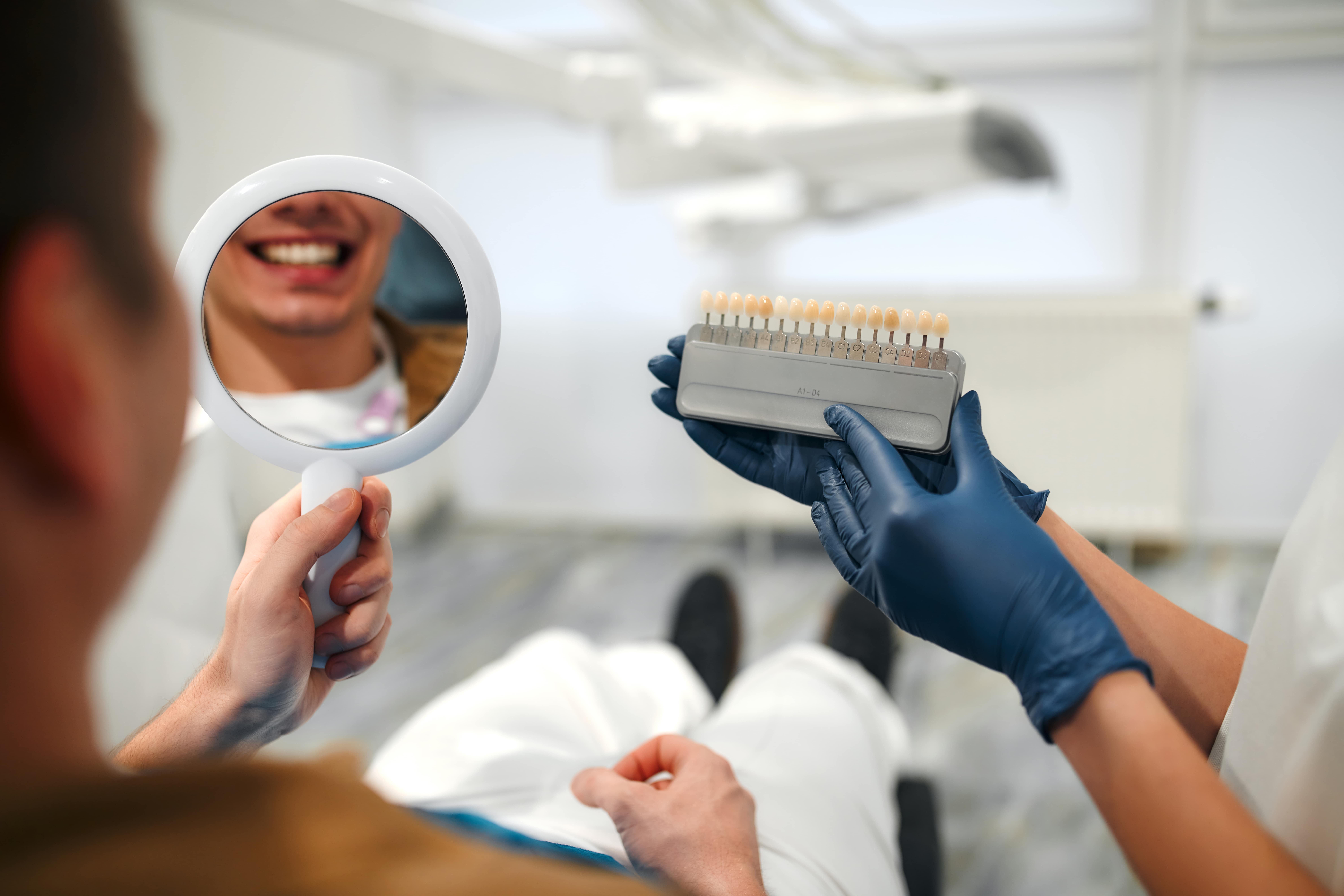
¿Cuánto cuestan las carillas dentales?
El tratamiento de carillas dentales es uno de los más utilizados en estética dental…

¿Cuántas muelas tenemos en la dentadura?
Muchas personas se preguntan cuántas muelas tenemos y cómo se llaman los dientes que…


